МОСКВА, 11 фев — РИА Новости. Онкопсихологи ко Всемирному дню больного рассказали РИА Новости о том, когда можно не говорить человеку правду о его диагнозе, как общаться с онкобольным и чем отличается взаимодействие психолога с человеком на ранней стадии заболевания от работы с ним на терминальной стадии.
Когда человеку ставят онкологический диагноз, меняется жизнь его и его семьи. Разные люди реагируют на рак по-разному: одни мобилизуются и бросают все силы на борьбу с болезнью за качество своей жизни, других страх парализует, сковывает и отнимает силы что-то менять.
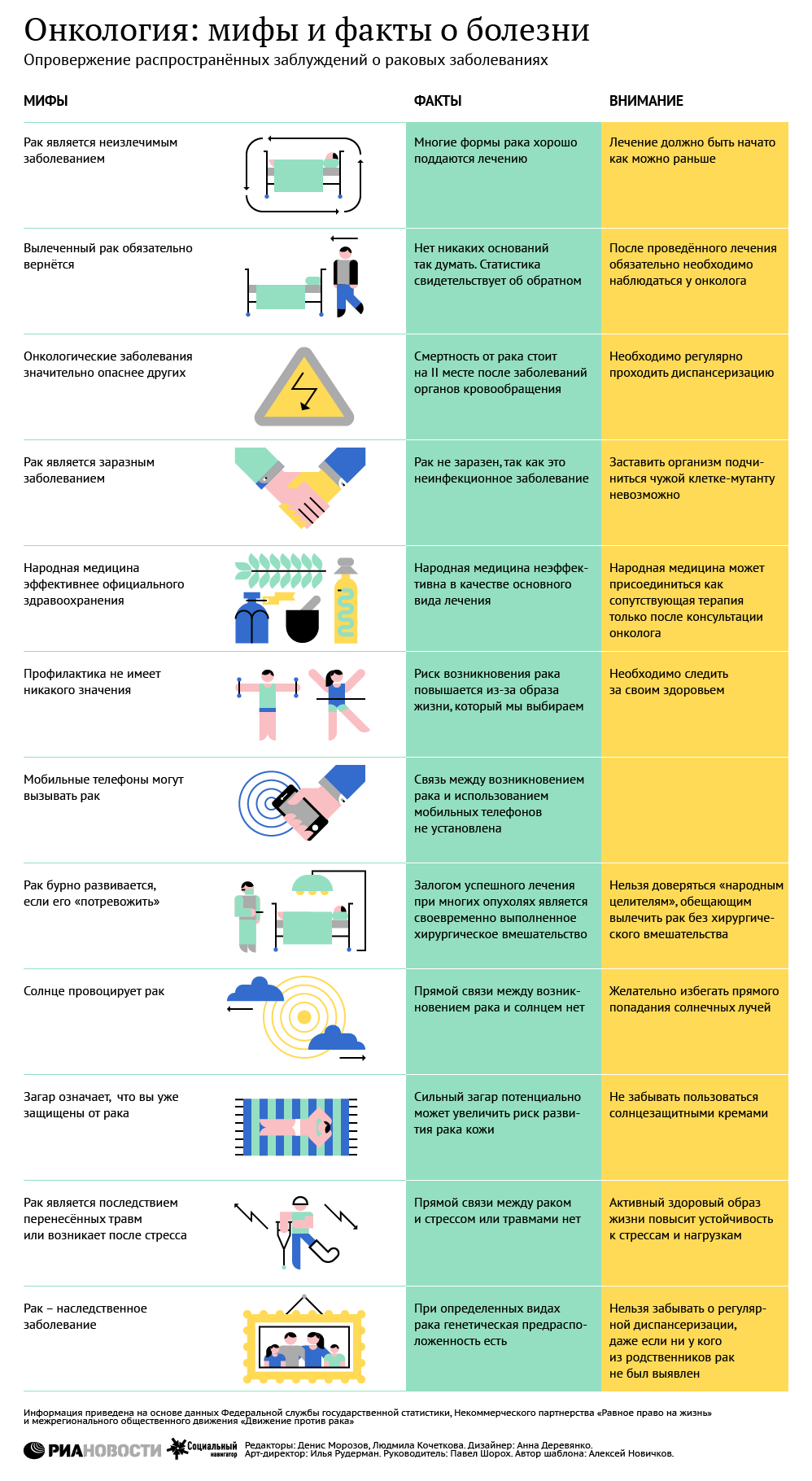
"В России еще со времен советского союза формировалась традиция не говорить больному о его диагнозе. Такая тактика может иметь свои положительные и свои отрицательные стороны. Если больной не знает, пьёт отвар из свеклы, но при этом получает химиотерапию, то, наверное, пусть оно так и будет. То есть ровно до того момента, пока это незнание не мешает лечению", — считает психолог фонда "Подари жизнь" Александр Кудрявицкий.
Дружественная онкология
По его мнению, проблема "говорить или не говорить" напрямую зависит от культурных особенностей. "Есть передовая и продвинутая страна Япония, которая считает, что главное — дух человека. Поэтому обманывать можно сколько угодно, лишь бы человек не терял духа. Есть западный подход, который в том числе стоит на юридических аспектах, и который говорит о том, что говорит надо всегда, даже подростку", — пояснил эксперт.
Кудрявицкий также считает, что много сложностей возникает из-за того, что онкологию излишне "демонизируют". "Проблема заключается в том, что про рак знают мало, его боятся в сто раз больше, чем это нужно, потому теряются и не знают, что делать", — добавил эксперт.
О целях и задачах
По мнению директора АНО "Проект СО-действие" Ольги Гольдман, универсального способа общения с онкопациентами нет, но врачей, медперсонал и психологов можно обучить особенностям психоэмоциональных реакций пациентов и их семей. Нужно понимать, что у людей, которые находятся в начале заболевания и у тех, кого уже вылечить нельзя, разные цели, а значит, и общаться с ними нужно по-разному.
"Если в начале заболевания нужно постараться перенаправить эмоции в конструктивное русло, бороться за свое здоровье и найти ресурсы, которых раньше не видел, должна быть очень активная жизненная позиция, чтобы справиться с нашими реалиями советскими. В конце жизни вопрос в качестве жизни, в том, чтобы успеть сказать любимым людям то, что хотел всегда сказать. Близким в этот период нужно помочь перенаправить энергию с того, чтобы ругаться между собой и таскать больного по больницам в ситуации, когда все уже в один голос говорят, что сделать уже ничего нельзя, к сожалению", — рассказала РИА Новости Гольдман.
Одним из основных направлений работы "Проекта СО-действие" является всероссийская горячая линия социально-психологической помощи для онкологических больных и их близких (звонок по России бесплатный: 8-800-100-01-91).
По словам Гольдман, одной из самых частых просьб, поступающих на горячую линию, является обращение родственников "помочь заставить его лечиться". "Такой вопрос возникает первым, когда больной говорит о том, что у него больше нет сил лечиться. Родственник в данном случае — очень важная составляющая, потому что больному очень нужна поддержка, а если родственник не в порядке, он не может качественно помочь своему близкому. Очень важно, чтобы родственники очень хорошо понимали, что вокруг происходит, что у них в голове происходит. Это отдельный фронт работы, но его при этом нельзя отделить. То есть это работа со здоровыми людьми, но которые столкнулись с собственным бессилием, злобой, непониманием, с желанием, чтобы больной сам что-то сделал", — рассказала директор проекта.
Не знаю, значит, ничего не происходит
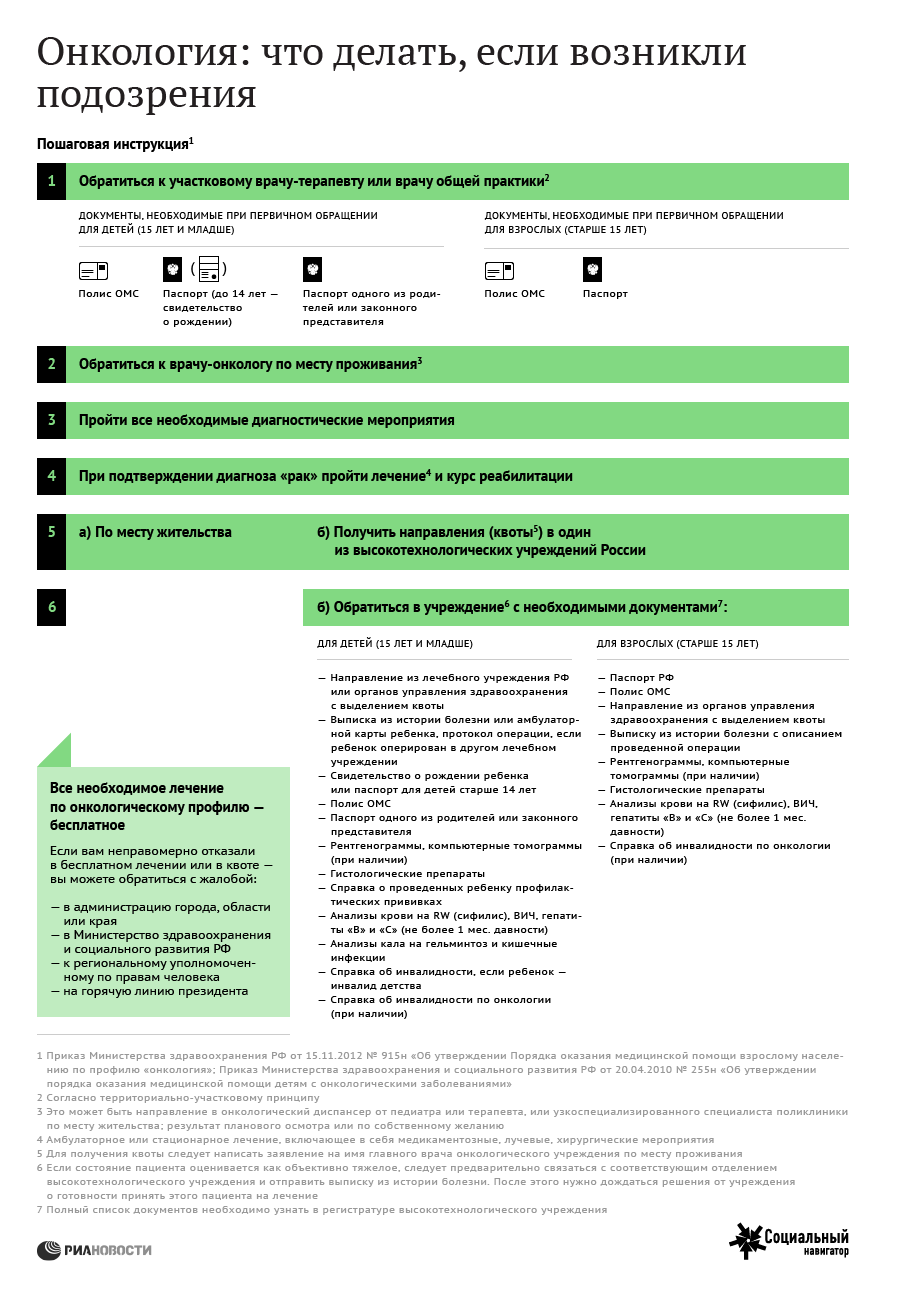
Информация о том, куда пациент может пойти лечиться, на какое лечение он имеет право как гражданин РФ, имеют ли право больницы в его регионе отказать ему в лечении и что ему делать в этом случае, тоже далеко не всегда доступна. В Москве эта проблема стоит не так остро, как в регионах.
"Очень часто задают вопрос "за что?" Мы же пытаемся этот вопрос перевернуть в вопрос "зачем?" Потому что это предполагает работу, нахождение ресурсов, которые есть уже, но человек их не замечал. Но вообще у нас 35% вопросов связаны с поиском информации: медицинского характера, маршрутизации пациентов, юридического характера по обеспечению пациентов лекарственными средствами", — объяснила эксперт.
Недостаток информированности, по словам Гольдман, приводит к неуверенности в себе, тревожности и новым страхам. Именно для того, чтобы с этим справиться, необходима помощь онкопсихолога.
"Наверное, нужно, чтобы вузы готовили таких специалистов, и может быть, даже медицинские вузы, которые готовят клинических психологов, потому что нужно хорошо понимать, как проходит болезнь и нужно очень хорошо понимать, какую реакцию может выдать то или иное лечение. Химиотерапия может выдать психотическую реакцию, например. Нужно много чего понимать, нужно знать, как работает медицинское учреждение в частности", — пояснила она.